Одной из главных причин остеомиелита является проникновение вредных микроорганизмов, провоцирующих гнойный процесс и воспаление в кости. Распространённым возбудителем заболевания чаще всего бывает стафилококк (золотистый). Также болезнь может быть спровоцирована внутрикостной инвазией протея, синегнойной и кишечной палочкой, но подобное случается реже.
Содержание статьи:
Классификация остеомиелита и причины появления
Причины заболевания характеризует классификация. Давайте рассмотрим её в деталях:
- неспецифический остеомиелит;
- специфический;
- гематогенный;
- экзогенный;
- посттравматический;
- послеоперационный;
- спицевой;
- травматический;
- одонтогенный;
- огнестрельный;
- контактный.
Различают виды возбудителей, провоцирующих остеомиелит:
- монокультура;
- смешанная культура;
- отсутствие распространения возбудителя на питательных средах.
Чтобы бактерия попала во внутри костные капилляры, необходимы серьёзные провоцирующие факторы.
Среди причин провоцирующих остеомиелит различают:
- латентные инфекции (кариес, фурункулы, аденоиды, миндалины и др.);
- высокий аллергический фон;
- ослабленный иммунитет;
- истощение от физических нагрузок;
- долгое голодание.
Факторы, запускающие процесс болезни:
- травмы;
- операции;
- ожоги;
- обморожения;
- поднятие тяжёлых предметов;
- стресс, депрессия и другие.
Есть, фактические случаи остеомиелита у новорождённых малышей. Допустимыми причинами считается развитие латентных очагов инфекции у мамы. Хотя, вокруг этого вопроса ведутся споры, ведь у микробов просто нет шансов добраться через пуповину к ребёнку.
Возможно, находящиеся длительное время в неактивном состоянии инфекционные очаги в организме матери, провоцируют аллергизацию. Таким образом, увеличивается количество иммуноглобулинов и причин размножения лимфоцитов. Из-за этого проникшие через пуповину вещества в несколько раз повышают аллергический фон организма плода. Резко вырастают шансы воспалительного процесса, и перенесение микробов в кости из гнойного очага, после перерезывания пуповины.
Симптомы остеомиелита зависят от некоторых факторов:
- вид возбудителя инфекции;
- возраст больного;
- состояние иммунной системы;
- локализация и распространённость воспаления.
При эндогенном процессе в первые 4 дня болезнь проявляет себя достаточно вяло: недомогание, слабость в теле и незначительное повышение температуры тела.
Далее, проявляются более серьёзные признаки:
- сильный озноб;
- учащённое сердцебиение;
- резкое повышение температуры до высоких показателей;
- невыносимая боль в области очага;
- отёчность мягких тканей и краснота на коже в месте развития воспалительного процесса.
При экзогенном остеомиелите кости симптомы особенно выраженные:
- гнойная рана;
- сильный отёк и покраснение тканей;
- невыносимые болевые ощущения в поражённой части.
Симптомы одонтогенного остеомиелита
Болезнь может развиваться после удаления зуба, в этом случае больной отмечает следующие симптомы:
- резкая боль в области десны и сильная отёчность;
- гнойные подтёки из десны;
- головная боль;
- повышение температуры.
При одонтогенном остеомиелите отмечают особенно важный симптом, когда ослабевает чувствительность, немеет кожа в области рта и подбородка.
Симптоматика позвоночного остеомиелита
Этот тип остеомиелита характеризуется наиболее тяжёлым течением.
При позвоночном типе этой болезни отмечают:
- субфебрильную температуру, но может быть и резкое повышение до высоких показателей;
- сильный болевой синдром в области локализации воспаления;
- озноб;
- потливость во время сна;
- общее истощение организма.
Позвоночный тип остеомиелита может маскироваться под другие воспалительные процессы: плеврит, пневмония, остеохондроз и т. д., что усложняет установление диагноза и лечение.
Симптомы хронического остеомиелита
Острый остеомиелит способен превратиться в хронический. Острому типу характерны чередования периодов ремиссии и обострения.
После периода обострения, характерны симптомы:
- уменьшение боли;
- исчезновение интоксикации;
- улучшение состояния;
- нормализация температуры;
- образование одиночных свищей в области локализации воспаления.
Стоит понимать, что обострение хронического остеомиелита нельзя называть острым процессом. Это не что иное, как рецидив хронической формы. Ему способствует открытие свищей и скопление гнойной жидкости в остеомиелитической полости.
Диагностика остеомиелита
Для определения локализации воспаления и объёма поражения ткани кости, а также подобрать правильное лечение, больному важно пройти ряд процедур по диагностике. Сюда стоит отнести лабораторные, бактериологические, морфологические и лучевые методы исследования, которые условно разделяют на необходимые и дополнительные.
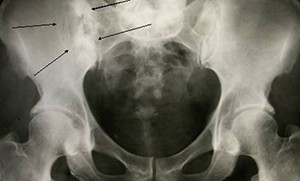
Особую роль в постановке диагноза хронического остеомиелита уделяют рентгенологической диагностике. Но, в силу того, что на начальных стадиях патологии в основном поражается губчатая ткань, рентгенологические признаки болезни не обнаруживаются. При дальнейшем развитии остеомиелита разрушается кортикальный слой кости, и это просматривается на рентген-снимках. Приблизительно на 10-14 день течения воспалительного процесса на рентгенограмме виднеются диффузные или очаговые просветы. Кроме этого, у больных диагностируется остеопороз и обнаруживаются очаги деструкции.
Сцинтиграфия (радиоизотопный метод) используется в дифференциальной диагностике остеомиелита. Это сверхчувствительный метод, но, он имеет заниженную специфичность. Диагностической специфичностью не разнятся и методы исследования в условиях лаборатории. В этом случае, активность патологии, оценивается по СОЭ и С-реактивному белку и лейкоцитарной формуле.
Лечение остеомиелита кости
Лечение остеомиелита должно проходить комплексно, исключительно в стационаре или травматологическом/хирургическом отделениях. Лечение может быть консервативным или хирургическим. Категорически запрещается назначать препараты самостоятельно. В случае с остеомиелитом врачебная консультация необходима.
Консервативное лечение подразумевает:
- антибиотикотерапию широкого спектра действия – зачастую назначают до 3 видов антибиотика на длительное время, вплоть до 3-4 месяцев;
- терапия дезинтоксикации (вливание солевых растворов внутривенно и проведение плазмафереза. Назначение процедур УФ (ультрафиолетового) и лазерного облучения;
- иммунотропная терапия – приём препаратов повышающих общий иммунитет;
- приём пробиотиков – для нормализации и восстановления микрофлоры кишечника. Из-за агрессивной антибиотикотерапии зачастую у больных обнаруживается дисбактериоз;
- лечение препаратами, для улучшения микроциркуляции крови;
- местное лечение и санация очага – перевязки с антисептиками и протеолитическими ферментами для очищения и заживления раны.
Лечение остеомиелита хирургическим образом, подразумевает санацию очага, удаление омертвевших участков ткани кости и проведение восстановительных манипуляций, при наличии дефектов кожи.
Послеоперационный период для пациента характеризуется полноценным питанием, обогащенным белками и витаминами. Лечащий врач определит допустимые физические нагрузки.
Осложнения после остеомиелита
Осложнения болезни, могут быть как местные, так и общие, распространяющиеся по всему организму.
Местными считаются такие виды осложнений:
- флегмон или абсцесс мягких тканей, характеризующимся скоплением гноя и его распространением за пределы кости;
- гнойный артрит – воспаление сустава с выделениями гнойного характера, который располагается возле остеомиелитического очага;
- самопроизвольные переломы – могут быть спровоцированы минимальной нагрузкой. Это объясняется потерей прочности в тканях кости;
- деформация и прекращение роста кости;
- контрактуры – рубцы в мышечной ткани, окружающие очаг с гнойным содержимым, нарушающие подвижность;
- анкилозы – гнойный артрит суставов, вследствие его нарушается подвижность;
- рост опухолей злокачественного характера.
Общие осложнения:
- заражение крови;
- малокровие, угнетается кроветворение из-за длительного воспалительного процесса;
- амилоидоз – аутоиммунное заболевание, провоцирующее болезнь почек, очень сложно лечиться.
Как предотвратить осложнения?
Появление осложнений, точно так же, как и превращение заболевания в хроническую форму, зависит от того, насколько вовремя больной обратится за помощью к доктору. Стоить быть тревогу даже при одиночных симптомах. Чем раньше начнётся лечение, тем вероятнее благоприятный исход.
Самолечение, вот основной фактор, провоцирующий развитие серьёзных осложнений. Если есть гнойный очаг в тканях, необходимо проводить операцию для оттока гнойных скоплений, а никак не заниматься народной медициной. До тех пор пока гной присутствует, применение даже самых сильных антибиотиков не даст значительного эффекта.
Дабы не столкнутся со столь страшным заболеванием, следует всегда обрабатывать раны. Даже если они незначительные.
В случае с хроническим остеомиелитом следует серьёзно пересмотреть свой образ жизни и приложить усилий для укрепления иммунной системы. От состояния иммунитета напрямую зависит риск рецидива. Курение и злоупотребление алкоголем – это пагубные привычки, препятствующие общему укреплению иммунитета, кроме того они могут свести всё лечение к нулю, ослабив эффективность медицинских препаратов.
Главное, для предотвращения развития осложнений, следует придерживаться всех врачебных рекомендаций.